Was ist ein Endometriumscratch und wie beeinflusst er die IVF-Ergebnisse? Dieser Leitfaden erklärt Zweck, Zeitpunkt und mögliche Rolle des Verfahrens zur Verbesserung der Fruchtbarkeitsbehandlung.
Was ist ein Endometriumscratch?
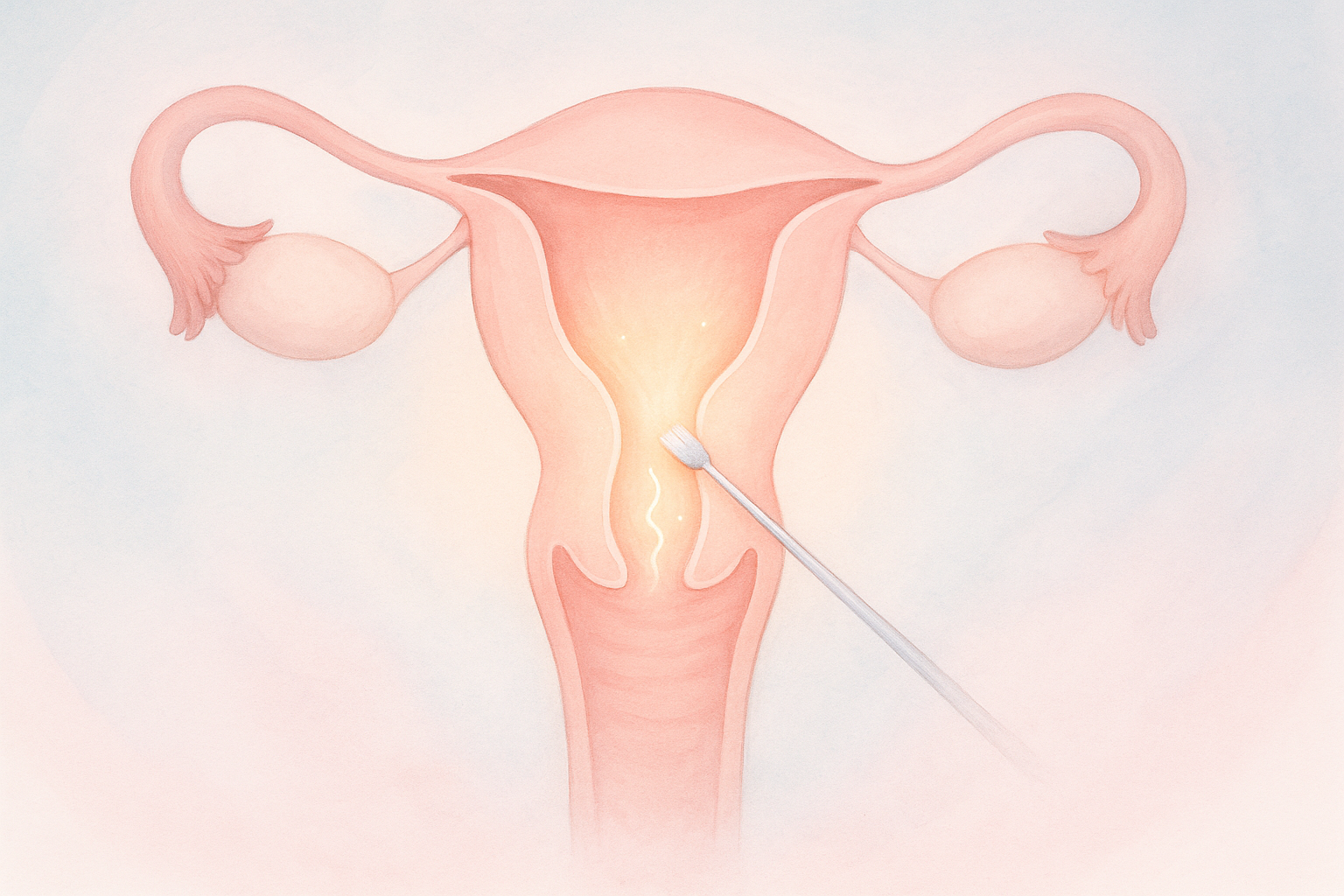
Ein Endometriumscratch ist ein kleiner Eingriff, bei dem die Gebärmutterschleimhaut (Endometrium) gezielt und kontrolliert leicht verletzt wird. Diese geringe Verletzung soll eine natürliche Reparaturreaktion des Endometriums auslösen und die Einnistungsbereitschaft verbessern. Dabei wird ein dünner Katheter durch den Gebärmutterhals in die Gebärmutter eingeführt, um die Schleimhaut vorsichtig zu schaben. Der Eingriff erfolgt ambulant und dauert nur wenige Minuten. Auch wenn der Vorgang unangenehm klingen mag, empfinden ihn die meisten Frauen nur als leicht krampfartig mit möglicher Schmierblutung danach. In den letzten zehn Jahren hat diese Technik in der Reproduktionsmedizin an Bedeutung gewonnen, da sie die Erfolgschancen bei der In-vitro-Fertilisation (IVF) erhöhen könnte.
Fachärzte und Wissenschaftler suchen seit Langem nach Möglichkeiten, die Einnistung von Embryonen zu verbessern – einem der entscheidenden, aber schwer vorhersehbaren Schritte der IVF. Die Vorteile eines Endometriumscratch sind besonders für Patientinnen mit wiederholtem Einnistungsversagen von Interesse. Während einige Studien den Nutzen untermauern – vor allem bei Frauen mit mehreren erfolglosen IVF-Versuchen – ist das Verfahren aufgrund gemischter Forschungsergebnisse weiterhin umstritten. Da es jedoch mit geringem Risiko und minimalen Beschwerden verbunden ist, wird es in vielen Kinderwunschkliniken weltweit häufig angeboten.
Wann wird ein Endometriumscratch durchgeführt?
Die Frage „Wann wird ein Endometriumscratch durchgeführt?“ gehört zu den häufigsten bei Patientinnen, die diesen Eingriff in Erwägung ziehen. Das Timing ist entscheidend, um mögliche Vorteile zu maximieren. In der Regel wird der Scratch während der Lutealphase des Menstruationszyklus durchgeführt – typischerweise um den 21. Tag eines 28-Tage-Zyklus. Diese Phase liegt nach dem Eisprung und vor Beginn der nächsten Periode. Das Ziel ist es, der Schleimhaut Zeit zur Heilung zu geben, bevor der nächste Embryotransfer erfolgt, damit sie möglicherweise empfänglicher für eine Einnistung ist.
Empfohlen wird die Durchführung meist im Zyklus vor dem eigentlichen IVF- oder FET-Zyklus (kryokonservierter Embryotransfer). So bleibt dem Endometrium Zeit, sich zu regenerieren und auf die bevorstehende Implantation vorzubereiten. Während des gleichen Zyklus wie der Embryotransfer wird der Eingriff meist nicht vorgenommen, um keine Störung der Einnistung zu riskieren. Einige Kliniken passen das Timing individuell an den Zyklus oder das Behandlungsschema an, aber das Ziel bleibt immer, die Einnistungsbereitschaft der Gebärmutterschleimhaut zu optimieren.
Ideales Timing im Menstruationszyklus
Das ideale Timing im Menstruationszyklus für einen Endometriumscratch kann den Nutzen erheblich beeinflussen. Wie erwähnt, gilt die Lutealphase nach dem Eisprung als optimaler Zeitpunkt. In dieser Phase soll der Scratch einen entzündlichen Heilungsprozess auslösen, der das Endometrium besser auf eine Einnistung im Folgezyklus vorbereitet.
Dies stellt sicher, dass die Schleimhaut beim nächsten Transfer in einem günstigeren Zustand ist. Da sich Hormonspiegel und Gebärmuttermilieu im Zyklusverlauf verändern, minimiert ein Eingriff während der Lutealphase das Risiko, den Eisprung oder andere hormonempfindliche Vorgänge zu stören. Ärztinnen und Ärzte überwachen häufig mittels Ultraschall oder Blutuntersuchungen den Eisprung, um den Eingriff zeitlich exakt zu planen.
Vor IVF oder Kryo-Embryotransfer (FET)?
Ein weiterer wichtiger Aspekt ist, ob der Endometriumscratch vor IVF oder FET durchgeführt werden sollte. Forschung und Praxis legen nahe, dass der Eingriff vor allem vor einem FET-Zyklus empfohlen wird. Diese ermöglichen eine bessere zeitliche Steuerung und hormonelle Vorbereitung der Schleimhaut. Frische IVF-Zyklen hingegen sind durch hormonelle Stimulation weniger kontrollierbar, was den potenziellen Nutzen des Scratchs beeinflussen könnte.
FET-Zyklen bieten mehr Kontrolle, wodurch der Scratch besser planbar ist. Manche Kliniken setzen den Eingriff auch vor frischen IVF-Zyklen ein, insbesondere bei Patientinnen mit vorherigem Einnistungsversagen. Letztlich hängt die Entscheidung von der individuellen Vorgeschichte, dem Therapieplan und der Einschätzung der behandelnden Ärztin bzw. des Arztes ab. Patientinnen sollten das Thema im Rahmen der Behandlungsplanung besprechen.
Was erwartet mich nach dem Eingriff?
Zu wissen, was nach dem Eingriff zu erwarten ist, kann Ängste reduzieren und Patientinnen auf die Erholungsphase vorbereiten. Die meisten Frauen verspüren nach dem Scratch leichte Krämpfe, Schmierblutungen oder eine minimale Blutung für ein bis zwei Tage. Diese Beschwerden sind in der Regel mild und lassen sich mit rezeptfreien Schmerzmitteln wie Ibuprofen gut behandeln. Sie ähneln Menstruationsschmerzen und beeinträchtigen selten den Alltag.
Es ist auch verständlich, wenn Patientinnen – insbesondere beim ersten Mal – besorgt sind, wie ihr Körper reagiert. Der Eingriff sollte keine langfristigen Schmerzen oder Komplikationen verursachen. Halten die Symptome jedoch länger an oder werden stärker, sollte eine medizinische Abklärung erfolgen. In der Regel gibt es keine Einschränkungen nach dem Eingriff, und viele Frauen kehren sofort in ihren Alltag zurück. Eine gute Kommunikation mit dem medizinischen Team hilft zusätzlich, Erwartungen realistisch zu halten und Stress abzubauen.
Endometriumscratch und IVF-Erfolg
Der Zusammenhang zwischen Endometriumscratch und IVF-Erfolg wurde in zahlreichen Studien untersucht, insbesondere bei Patientinnen mit wiederholtem Einnistungsversagen. Der IVF-Erfolg hängt von vielen Faktoren ab, darunter Alter, Embryoqualität und Zustand der Gebärmutterschleimhaut. Der Scratch soll einen Heilungsprozess auslösen, der Wachstumsfaktoren und Zytokine freisetzt – potenziell günstige Bedingungen für die Einnistung im Folgezyklus. Dies kann besonders bei Frauen mit mehreren erfolglosen IVF-Versuchen trotz guter Embryonen von Vorteil sein.
Obwohl die Studienlage gemischt ist, zeigen einige Meta-Analysen und klinische Studien, dass das Verfahren bei bestimmten Gruppen – insbesondere bei Frauen mit Einnistungsversagen – die Schwangerschaftsraten signifikant erhöhen kann. Für Frauen ohne vorherige IVF-Versuche oder bei der ersten Behandlung ist der Nutzen weniger belegt. Dennoch wird der Endometriumscratch von vielen Kliniken bei komplexen Fällen aufgrund seiner niedrigen Kosten, geringen Risiken und des potenziellen Erfolgs häufig in die Behandlung integriert.
IVF-Erfolgsgeschichten nach Endometriumscratch
Es gibt viele IVF-Erfolgsgeschichten nach einem Endometriumscratch, vor allem bei Patientinnen mit zuvor erfolglosen IVF-Zyklen. Häufig berichten Paare von einer Schwangerschaft nach der Anwendung des Scratchs – obwohl alle anderen Behandlungsbestandteile gleich geblieben sind. Der einzige Unterschied zwischen erfolglosen und erfolgreichen Zyklen war oft der Scratch, was dieser Methode eine emotionale und hoffnungsvolle Bedeutung verleiht.
In Foren und Selbsthilfegruppen berichten viele Betroffene von erfolgreichen Schwangerschaften nach der Integration des Scratchs in ihren IVF- oder FET-Plan. Kliniken beobachten dabei teils höhere Einnistungsraten bei Patientinnen mit wiederholtem Misserfolg. Diese IVF-Erfolgsgeschichten nach Scratch tragen zur Beliebtheit der Methode bei – auch wenn wissenschaftlich noch Zurückhaltung besteht. Persönliche Erfahrungsberichte können Betroffenen Mut machen, sollten jedoch stets mit ärztlicher Beratung kombiniert werden.
Wer profitiert am meisten von dieser Methode?
Zu wissen, wer am meisten von dieser Methode profitiert, ist entscheidend. Studien und klinische Erfahrungen legen nahe, dass insbesondere Frauen mit zwei oder mehr erfolglosen IVF-Zyklen trotz guter Embryonen und hormoneller Unterstützung in Frage kommen. Bei diesen Frauen könnten Probleme mit der Endometriumrezeptivität bestehen, die durch den Scratch positiv beeinflusst werden können.
Auch bei FET-Zyklen scheint der Nutzen größer zu sein – durch bessere Steuerbarkeit und Timing. Weitere mögliche Kandidatinnen sind ältere Frauen oder solche mit ungeklärter Unfruchtbarkeit, wobei die Datenlage noch nicht eindeutig ist. Nicht jede Patientin profitiert vom Scratch. Für Erstbehandlungen oder bei bisher keiner Implantationsproblematik wird der Eingriff in der Regel nicht empfohlen. Eine individuelle Abwägung auf Basis der Krankengeschichte und bisherigen IVF-Ergebnisse ist entscheidend.